Процедура ЭКО (экстракорпоральное оплодотворение) – это один из самых популярных и эффективных методов лечения бесплодия. Она позволяет многим парам, столкнувшимся с проблемами зачатия, реализовать свою мечту о ребенке. Но как именно проходит данная процедура? Давайте разберемся.
Весь процесс ЭКО разбивается на несколько этапов, каждый из которых имеет свои особенности и требует определенной подготовки. Первым этапом является подготовка женщины к процедуре. Это включает в себя гормональную стимуляцию яичников с помощью специальных препаратов. Цель этого этапа – получение наибольшего количества зрелых яйцеклеток.
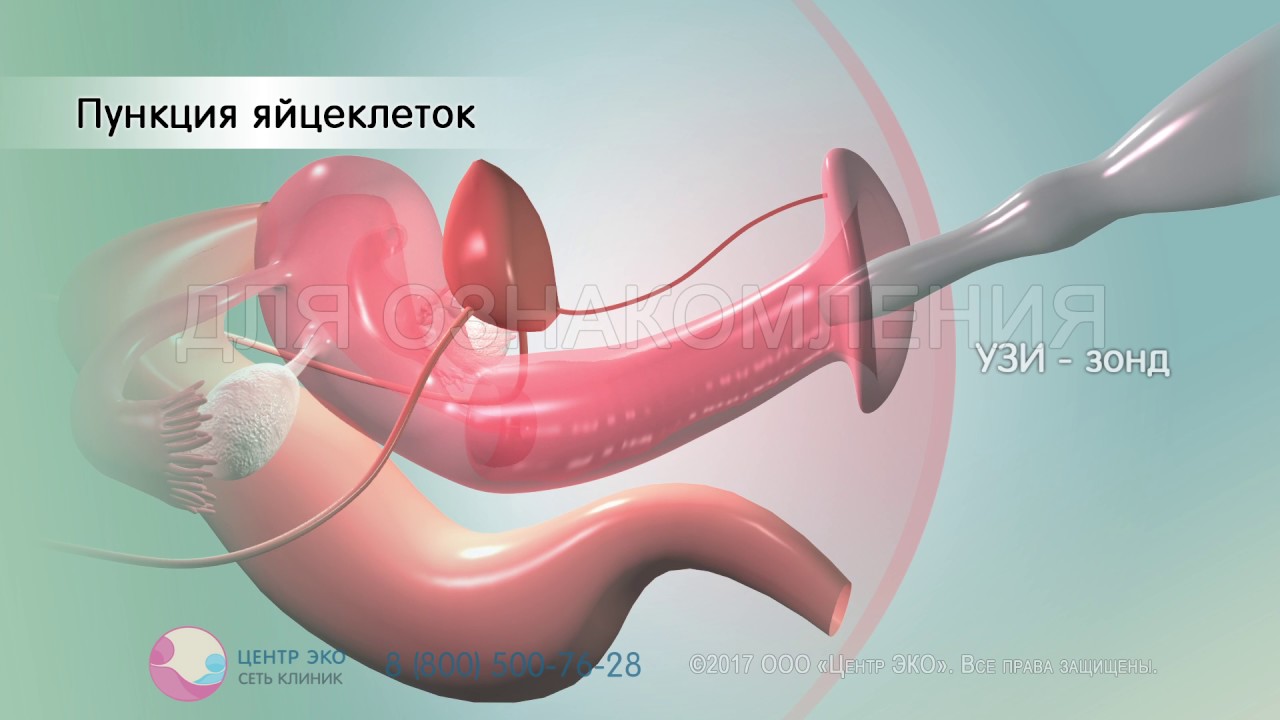
После получения достаточного количества зрелых яйцеклеток следует второй этап – пункция яичников. Это оперативное вмешательство, которое проводится под местным обезболиванием. Врач с помощью тонкой иглы прокалывает яичник, доставляя специальному аппаратульному резервуару находящиеся там около 10-15 яйцеклеток. После пункции, полученные яйцеклетки передаются в лабораторию для дальнейшего разведения.
- Этап 1: Диагностика бесплодия
- Этап 2: Подготовка к ЭКО
- Анализы для мужчин
- Анализы для женщин
- Этап 3: Стимуляция суперовуляции
- Этап 4: Пункция фолликулов
- Этап 5: Оплодотворение яйцеклеток
- Этап 6: Культивирование эмбрионов
- Этап 7: Перенос эмбрионов
- Этап 8: Контроль и поддержка беременности
- Популярные вопросы и ответы
- Кому подходит ЭКО?
- Какие новые технологии существуют в области экстракорпорального оплодотворения?
- Как часто бывают неудачные попытки?
- Сколько стоит процедура и кто оплачивает?
Этап 1: Диагностика бесплодия
Диагностика бесплодия включает в себя следующие основные этапы:
| Шаг | Описание |
|---|---|
| Медицинская история | Врач собирает информацию о медицинской истории супругов, включая данные о ранее переданных заболеваниях, операциях и применяемых лекарствах. |
| Физическое обследование | Врач проводит физическое обследование, включающее осмотр половых органов и оценку общего состояния здоровья. |
| Анализы и исследования | Супруги сдают различные анализы и проходят необходимые исследования, включая анализы крови и гормонов, ультразвуковое исследование органов таза, генетическое тестирование и другие исследования. |
| Тесты на проходимость труб | Для оценки проходимости маточных труб врач проводит специальные тесты, такие как гидросальпингография или гистеросальпингография. |
После того, как все необходимые тесты и исследования проведены, врач может определить причины бесплодия и разработать индивидуальный план лечения для каждой пары, основанный на их конкретных потребностях и состоянии здоровья.
Этап 2: Подготовка к ЭКО
Перед началом процедуры ЭКО независимо от методики пациенту назначаются несколько обязательных этапов подготовки:
- Консультация с врачом. На этом этапе женщина обсуждает свои медицинские и репродуктивные проблемы с врачом, который определит необходимые исследования и проведет первичный осмотр.
- Проведение анализов. Пациентке назначают ряд лабораторных исследований, чтобы оценить ее репродуктивное состояние, включая гормональные анализы, анализы крови и мочи, общую биохимию и другие.
- УЗИ-исследование. Для полного представления о состоянии органов репродуктивной системы пациентке делают УЗИ-обследование. Наиболее важные показатели, которые оцениваются в ходе УЗИ, — это количество и качество яйцеклеток, состояние эндометрия и значимость заболеваний и патологий репродуктивной системы.
- Подбор стимуляции. В зависимости от результата предварительных исследований, врач определяет наиболее эффективный и безопасный способ стимуляции яичников для получения оптимального количества яйцеклеток. В данной стадии может потребоваться прием определенных препаратов и прохождение дополнительных медицинских процедур.
- Контроль овуляции. В процессе подготовки к ЭКО врач назначает контроль овуляции для определения наилучшего времени для созревания яйцеклетки до их извлечения.
Подготовительный этап важен для достижения наиболее положительных результатов во время ЭКО. Доверьтесь профессионалам, которые помогут вам подготовиться к этой процедуре и решить вашу проблему с бесплодием.
Анализы для мужчин
При проведении ЭКО мужчинам также требуется пройти определенный комплекс анализов для оценки их репродуктивной системы. Вот список основных анализов, которые необходимо пройти:
| Название анализа | Описание |
|---|---|
| Общий анализ крови | Позволяет оценить общее состояние организма мужчины, выявить возможные воспалительные процессы или нарушения кроветворения. |
| Биохимический анализ крови | Позволяет оценить работу основных органов и систем организма мужчины, включая печень, почки, щитовидную железу и другие. |
| Анализ спермы | Основной анализ, который позволяет оценить качество и количество спермы мужчины. Включает в себя изучение таких параметров, как концентрация сперматозоидов, их подвижность, форма и др. |
| Анализ на инфекции | Проводится с целью выявления возможных инфекций, которые могут негативно сказаться на репродуктивной способности мужчины. |
| УЗИ органов малого таза | Позволяет оценить состояние простаты, семенных пузырьков и других органов малого таза мужчины. |
Данные анализы помогают оценить физическое состояние мужчины и выявить возможные причины бесплодия. По результатам анализов врач определяет дальнейшую тактику лечения и подбирает оптимальную схему ЭКО.
Анализы для женщин
Перед началом процедуры ЭКО, женщина проходит обязательный осмотр у гинеколога, в рамках которого делаются следующие анализы и исследования:
- Общий анализ крови — позволяет оценить общее состояние организма и выявить наличие инфекции или воспалительных процессов;
- Общий анализ мочи — позволяет узнать о наличии инфекции мочевых путей и оценить функциональное состояние почек;
- Биохимический анализ крови — определяет уровень гормонов, ферментов и других веществ в крови;
- Группа крови и резус-фактор — информация о группе крови и резус-факторе необходима для того, чтобы исключить возможность конфликта между матерью и плодом;
- Анализ на инфекции — позволяет выявить наличие в организме женщины таких инфекций, как хламидиоз, микоплазмоз, уреаплазмоз и другие;
- Анализ на наличие вируса простого герпеса и цитомегаловируса — данные анализы необходимы для исключения возможности заражения плода;
- Анализ на гормональный статус — определяет уровень гормонального фона и помогает контролировать отклонения, влияющие на процесс зачатия и нормальное развитие беременности;
- УЗИ органов малого таза — позволяет оценить состояние полости матки, труб и яичников;
- Молекулярно-генетический анализ (консультация генетика) — индивидуальный подход, применяемый в случае наличия факторов, способствующих возникновению наследственных заболеваний;
Анализы должны быть проведены до начала стимуляции яичников, чтобы убедиться в отсутствии противопоказаний и максимально увеличить эффективность процедуры ЭКО.
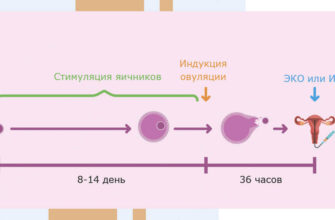
Этап 3: Стимуляция суперовуляции
Стимуляция суперовуляции начинается в первые дни менструального цикла. Женщине назначают гормональные препараты, которые позволяют стимулировать рост фолликулов в яичниках.
Препараты применяются в форме инъекций или таблеток. Врач контролирует процесс стимуляции с помощью ультразвукового и гормонального мониторинга. Во время контрольных осмотров определяется количество и размер фолликулов.
Когда фолликулы достигают определенного размера, назначается инъекция гормона хорионического гонадотропина, которая приводит к окончательной зрелости яйцеклеток. Через 36-48 часов после введения этой инъекции проводится операция по сбору яйцеклеток.
Стимуляция суперовуляции требует строгого контроля и регулярных контрольных осмотров. Она позволяет увеличить вероятность успешного оплодотворения и имплантации эмбрионов.
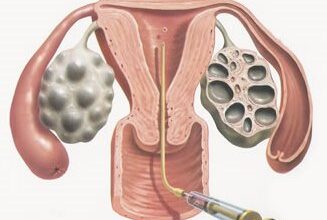
Этап 4: Пункция фолликулов
Пункция фолликулов осуществляется при помощи специальной иглы, которая контролируется с помощью ультразвукового сканирования. Игла проникает в яичники через влагалище и собирает фолликулы, в каждом из которых находится взрослая яйцеклетка. На этом этапе важно сохранить целостность каждого фолликула и извлечь яйцеклетки с минимальным повреждением.
После сбора фолликулов, они передаются в лабораторию для последующего выделения яйцеклеток и проведения их дальнейшей обработки.
Пункция фолликулов является критическим этапом ЭКО, требующим высокой квалификации врача и максимальной точности при выполнении процедуры. От правильности пункции и успешного извлечения яйцеклеток зависят шансы на последующую успешную имплантацию и беременность.
Важно понимать, что пункция фолликулов является инвазивной процедурой и может сопровождаться некоторыми неприятными ощущениями или болевыми симптомами после ее проведения. Однако врач всегда старается минимизировать эти неприятные ощущения и обеспечить максимальный комфорт для пациента.
После пункции фолликулов пациенту рекомендуется соблюдать некоторые предосторожности, такие как избегать физической активности и использовать противовоспалительные препараты для снижения возможных неприятных ощущений.
Исследования показывают, что пункция фолликулов в большинстве случаев проводится успешно и без осложнений. Важно доверять своему врачу и следовать его рекомендациям для достижения наилучших результатов.
Этап 5: Оплодотворение яйцеклеток
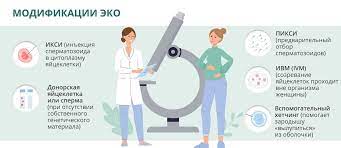
Естественное оплодотворение происходит при естественном контакте спермии с яйцеклеткой в матке. Однако, если у пары есть проблемы с зачатием или другие медицинские показания, то применяется искусственное оплодотворение.
Искусственное оплодотворение включает в себя несколько методов. Наиболее распространенными методами являются:
- Интрацитоплазматическая спермия-инъекция (ICSI)
- Классическое оплодотворение в пробирке (IVF)
- Метод поддерживающего оборудования для оплодотворения (Assisted hatching)
После оплодотворения яйцеклеток происходит проверка их состояния и развитие. Затем, эмбрионы, которые успешно оплодотворились, могут быть перенесены в матку женщины для дальнейшего развития.
Этап 6: Культивирование эмбрионов
После оплодотворения яйцеклетки происходит формирование эмбриона. На этом этапе важно обеспечить оптимальные условия для развития эмбрионов до нужного этапа. Это позволяет выбрать наиболее здоровые и развитые эмбрионы для последующей имплантации.
Эмбрионы помещаются в культивационные среды, созданные специально для обеспечения их нормального развития. Эти среды содержат все необходимые питательные вещества и гормоны, которые поддерживают прогрессивное развитие эмбрионов.
В процессе культивации эмбрионов их развитие тщательно контролируется. Специалисты периодически оценивают их качество и делают соответствующие пометки. Они особенно обращают внимание на размеры, структуру и равномерность клеток.
Культивация может проводиться в течение нескольких дней, в зависимости от прогресса развития эмбрионов. В конце этого этапа определяется, какие эмбрионы являются наиболее подходящими для последующей имплантации и достижения беременности.
Оставшиеся эмбрионы могут быть заморожены и сохранены в специальных условиях для использования в будущем. Это позволяет увеличить шансы на беременность в случае неудачи на этапе имплантации или желания возобновить попытки ЭКО в последующем.
Таким образом, этап культивации эмбрионов является важной частью процесса ЭКО, позволяющей выбрать наиболее подходящие эмбрионы для имплантации и обеспечить успешное развитие беременности.
Этап 7: Перенос эмбрионов
После успешного проведения процедуры внекорпорального оплодотворения (ЭКО), наступает фаза переноса эмбрионов в матку женщины.
Перенос эмбрионов является одним из последних этапов процесса ЭКО. На этой стадии специалисты выбирают самые здоровые и качественные эмбрионы для переноса.
Перед началом переноса, женщине может быть предложено принять препараты, способствующие созданию благоприятной среды в матке для приживания эмбрионов. Это может включать в себя прием прогестерона или других гормональных препаратов.
Процедура переноса эмбрионов обычно проходит без обезболивания. Женщина лежит на специальном гинекологическом кресле, а врач с помощью тонкой катетерной трубки передает эмбрионы в ее матку.
После переноса женщине рекомендуется отдохнуть несколько минут, а затем может быть разрешено вернуться к обычным активностям. Ей также могут быть назначены препараты, помогающие поддержать процесс имплантации эмбрионов в матке.
Через 10-14 дней после переноса, назначается проведение кровного теста для определения наличия беременности. Если тест положительный, то женщина продолжает беременность и может начать следующий этап — наблюдение за развитием эмбрионов.
Если беременность не наступила, можно провести повторную процедуру ЭКО.
| Этап 1: | Подготовка женщины к процедуре ЭКО |
| Этап 2: | Суперовуляция |
| Этап 3: | Получение яйцеклеток |
| Этап 4: | Получение спермы |
| Этап 5: | Оплодотворение |
| Этап 6: | Развитие эмбрионов в лаборатории |
| Этап 7: | Перенос эмбрионов |
Этап 8: Контроль и поддержка беременности
После успешного проведения процедуры ЭКО и подтверждения беременности, врачи продолжают контролировать развитие эмбриона и заботиться о здоровье матери.
На этом этапе важно регулярно посещать врача и проходить необходимые медицинские обследования. Врач будет наблюдать за ростом эмбриона, его сердцебиением и развитием органов. Также будет проводиться мониторинг уровня гормонов и других показателей, связанных с беременностью.
Основная цель этого этапа — предотвратить возможные осложнения и проблемы, связанные с беременностью. Врач будет рекомендовать диету, физические упражнения и другие изменения в образе жизни, чтобы обеспечить здоровое развитие ребенка и сохранить здоровье матери.
Также важно психологическое состояние будущей мамы. Врачи и специалисты в поддержке беременности будут обеспечивать психологическую поддержку и помощь в случае необходимости.
На этом этапе также могут быть назначены дополнительные обследования и тесты, чтобы контролировать состояние здоровья и развитие ребенка. Это может включать ультразвуковое исследование, анализы крови и другие процедуры.
Врачи и медицинский персонал будут делать все возможное, чтобы обеспечить успешный и здоровый исход беременности, индивидуально подходящий каждой пациентке.
Беременность после ЭКО требует особого внимания и заботы. Постоянный контроль и поддержка профессионалов помогут сделать этот период для будущей мамы и ребенка максимально комфортным и безопасным.
Популярные вопросы и ответы
|
Вопрос: Сколько времени занимает весь процесс ЭКО? Ответ: Процесс ЭКО обычно занимает около 2-4 недель. Включает в себя несколько этапов: подготовка организма к пункции, стимуляция яичников, сбор яйцеклеток и спермы, оплодотворение, а затем перенос эмбрионов в матку. |
|
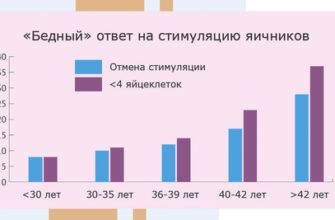
Вопрос: Какие противопоказания есть для ЭКО? Ответ: Противопоказания для ЭКО могут быть разные для каждого конкретного случая. Однако, некоторые общие противопоказания включают наличие онкологических заболеваний, серьезные заболевания сердца или легких, психические расстройства и активные инфекционные болезни. Также, эффективность процедуры может быть снижена при наличии факторов, таких как возраст женщины старше 40 лет, снижение запаса яйцеклеток и патологии в структуре матки. |
|
Вопрос: Какова вероятность успешного эмбрионозависимого ЭКО? Ответ: Вероятность успешного эмбрионозависимого ЭКО зависит от различных факторов, таких как возраст женщины, качество яйцеклеток и спермы, наличие генетических аномалий и состояние эндометрия. В среднем, вероятность беременности после одной процедуры ЭКО составляет около 30-40%, но может быть выше или ниже в зависимости от индивидуальных обстоятельств. |
|
Вопрос: Какие меры предосторожности нужно соблюдать после процедуры ЭКО? Ответ: После процедуры ЭКО рекомендуется соблюдать несколько мер предосторожности, таких как избегание физической нагрузки и стресса, прием препаратов, назначенных врачом, и отказ от вредных привычек, таких как курение и употребление алкоголя. Также, нужно следить за своим здоровьем, избегать инфекций и следовать рекомендациям врача по уходу за себя во время беременности. |
Кому подходит ЭКО?
- Паре, у которой имеются проблемы с оплодотворением: Если у женщины или мужчины есть проблемы с процессом зачатия, в том числе непроходимости маточных труб, плохой спермограммой, непроходимостью каналов эякуляционной системы, то ЭКО может быть рекомендован врачом.
- Женщине с нарушенным циклом: Если у женщины имеются нарушения менструального цикла, например, аменорея или олигоменорея, то ЭКО может помочь восстановить её репродуктивную функцию.
- Женщине с эндометриозом: Если у женщины диагностирован эндометриоз, который препятствует зачатию, то ЭКО может быть одним из методов лечения этой проблемы.
- Паре, которой не подходят другие методы: Если у пары уже были попытки использования других методов лечения бесплодия, например, стимуляции овуляции, ИСИ или ЗИКСИ, которые оказались неэффективными, то ЭКО может быть рекомендован исследующим врачом.
При принятии решения о применении метода ЭКО, врач учитывает ряд медицинских, психологических и этических факторов, чтобы максимально повысить шансы на успешную беременность и уменьшить возможные риски и осложнения.
Какие новые технологии существуют в области экстракорпорального оплодотворения?
Одна из таких новых технологий – это использование лазерной микрочиповой диагностики для оценки качества эмбрионов. Специалисты могут анализировать сотни параметров каждого эмбриона, что позволяет выбрать наиболее здоровые и устойчивые к переносу. Это увеличивает шансы на беременность и снижает риск прерывания беременности.
Другая новинка – это применение метода криоциклизации для хранения эмбрионов. Эта технология использует низкие температуры и позволяет сохранять эмбрионы в течение длительного времени без потери их качества.
Одной из самых передовых новых технологий является использование метода выборки эмбриональной ДНК для определения генетических нарушений. С помощью этой технологии можно выявить наличие хромосомных аномалий у эмбрионов и выбрать наиболее здоровые для переноса.
Также стоит отметить разработку новых препаратов и протоколов стимуляции яичников, которые позволяют получить больше яйцеклеток и повысить успех ЭКО. Например, существуют схемы, основанные на использовании низких доз гормона, что уменьшает риск осложнений и побочных эффектов.
Вышеуказанные новые технологии исключительно положительно влияют на процесс экстракорпорального оплодотворения, делая его более точным, безопасным и эффективным.
Как часто бывают неудачные попытки?
Неудачные попытки при проведении ЭКО (экстракорпорального оплодотворения) встречаются в небольшом процентном соотношении. Однако, необходимо помнить, что каждый организм индивидуален, и результаты могут отличаться.
Согласно статистике, примерно у 30% пациентов, проходящих ЭКО, успешное оплодотворение и имплантация эмбрионов не происходят с первой попытки. Поэтому, неудачи могут быть ожидаемыми, и большинство пар готовы к нескольким попыткам до достижения беременности.
Неудачные попытки в течение ЭКО могут быть обусловлены различными факторами, включая возраст, состояние здоровья, наличие репродуктивных патологий и другие. Также, эмоциональное состояние пациента и стрессовые ситуации могут играть роль в успехе или неудаче попыток.
Если попытка ЭКО закончилась неудачей, лечащий врач проводит анализ причин и рекомендует дальнейшие действия. Иногда неудачные попытки могут свидетельствовать о необходимости изменить протокол стимуляции яичников или выбрать другой метод репродуктивной технологии.
Неудачные попытки ЭКО — это не конец пути. Многие пациенты в конечном итоге достигают желаемого результата, имея здорового ребенка. Важно оставаться настойчивым и положительно настроенным, а также обсудить все вопросы с врачом для выбора оптимального плана действий.
Сколько стоит процедура и кто оплачивает?
Стоимость процедуры ЭКО (экстракорпорального оплодотворения) может значительно варьироваться в зависимости от клиники и условий. В среднем, цена на ЭКО составляет от 100 000 до 300 000 рублей за одну попытку.
В большинстве случаев процедуру оплачивают сами пациенты. Некоторые страховые компании могут частично или полностью покрывать расходы на ЭКО в рамках договора страхования. Также существуют программы государственной поддержки, которые предоставляют финансовую помощь семьям, столкнувшимся с проблемой бесплодия.
Однако, необходимо учесть, что ЭКО — это долгий и многоступенчатый процесс, и зачастую необходимо провести несколько попыток, прежде чем достичь желаемого результата. Это увеличивает общую стоимость процедуры и может создать серьезные финансовые нагрузки для семьи.
Важно также помнить, что стоимость ЭКО включает не только медицинские услуги, но и дополнительные расходы на лекарства, анализы, лабораторные исследования и т.д. Перед началом процедуры необходимо обсудить все финансовые вопросы с врачом и проконсультироваться с финансовым специалистом, чтобы понимать полную стоимость и возможности оплаты.
Каждая клиника имеет свои условия оплаты и предлагает различные программы расчетов. Важно заранее ознакомиться с этой информацией, чтобы планировать свой бюджет и иметь возможность оплатить все необходимые процедуры.