Коклюш — это острое инфекционное заболевание, которое в основном поражает дыхательные пути и вызывает сильный кашель. Оно является одним из самых опасных заболеваний для детей младшего возраста, особенно для тех, кто не был привит от коклюша. В данной статье мы рассмотрим причины развития коклюша у детей, его симптомы и методы лечения и профилактики.
Коклюш является очень заразным заболеванием и передается воздушно-капельным путем. Это значит, что он может легко распространяться при кашле или чихании зараженного человека. Дети, особенно младенцы, находятся в особой группе риска, так как их иммунная система еще не полностью развита и они более восприимчивы к инфекции.
Без своевременного лечения коклюш может стать опасным заболеванием, особенно для новорожденных и грудных детей. Он может привести к проблемам с дыханием, а в некоторых случаях даже к смерти. Поэтому важно знать, какие признаки указывают на развитие коклюша и как его предотвратить.
- Что нужно знать о коклюше у детей
- Симптомы и признаки коклюша у детей
- Кашель
- Температура
- Насморк
- Слабость
- Диагностика и анализы на коклюш у детей
- Мазок на коклюш
- ПЦР
- Иммуноферментный анализ
- Общий анализ крови с лейкоцитарной формулой
- Рентгенография легких
- Лечение коклюша у детей
- Чем лечат коклюш у детей по клиническим рекомендациям
- Всегда ли нужны антибиотики
- Профилактика коклюша у детей разного возраста
- Бывает ли коклюш у привитых детей
- Отзывы врачей о коклюше у детей
- Популярные вопросы и ответы
- Какие периоды коклюша выделяют?
- Как проявляется коклюш у привитых детей?
- Можно ли использовать народные средства при коклюше у детей?
- Сколько длится коклюш у детей?
- Какие могут быть последствия коклюша у детей разного возраста?
Что нужно знать о коклюше у детей
Она вызывается бактерией Bordetella pertussis и передается из человека на человека через капельки воздуха при кашле, чихании или говорении.
Коклюш особенно опасен для младенцев, так как их иммунная система еще не полностью развита и они не могут справиться с инфекцией также, как взрослые.
Симптомы коклюша включают:
| Симптомы | Описание |
|---|---|
| Непрерывный кашель | Длинный и интенсивный кашель, который может вызывать покраснение или бледность лица ребенка |
| Недостаток воздуха | Приступы кашля могут быть настолько сильными, что ребенку трудно дышать |
| Хриплый голос | При кашле ребенок может издавать хриплые звуки из-за воспаления голосовых связок |
| Извращение лица | Во время приступов кашля ребенок может сильно краснеть лицом или побледнеть |
Если у ребенка подозревается коклюш, необходимо обратиться к врачу. При подтверждении диагноза, детям могут назначить антибиотики и противокашлевые препараты для облегчения симптомов.
Важно помнить, что коклюш является очень заразным, поэтому ребенка следует изолировать от других детей до тех пор, пока он не перестанет быть заразным, что обычно происходит через 5-7 дней после начала приема антибиотиков.
Прививка против коклюша является самым эффективным способом предотвратить заболевание. Рекомендуется делать прививку детям в возрасте 2, 4 и 6 месяцев, а также повторять ее в возрасте 18 месяцев и 4-6 лет.
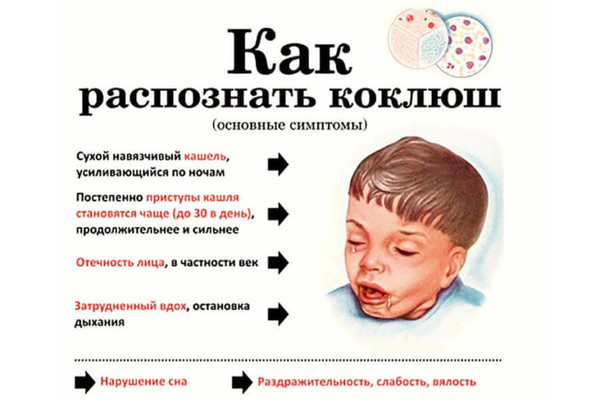
Симптомы и признаки коклюша у детей
Одним из основных симптомов коклюшей является резкий, хриплый и глухой кашель. Этот кашель может быть настолько сильным и продолжительным, что у ребенка возникает приступ подавления дыхания, из-за чего он может испытывать затруднение с дыханием и восстановлением нормального дыхания после кашля.
Кроме кашля, дети с коклюшем могут испытывать другие симптомы, такие как частые и приступообразные слезы, красные и водянистые глаза, насморк, повышенная температура. Младенцы могут также показывать признаки питания затруднено: проблемы с кормлением, соном и утомляемостью, а также появление цианоза (синюшность).
Если у вас есть подозрение на наличие коклюша у вашего ребенка, обязательно обратитесь к врачу для проведения диагностики и назначения подходящего лечения. Будьте особенно бдительны, если у вашего ребенка возникают симптомы коклюша, так как это состояние может быть опасным для его здоровья и находиться под контролем специалиста является крайне важным.
Кашель
Кашель при коклюше может проявляться в различных формах: сухой или с отделением мокроты. В начальной стадии заболевания, когда инфекция только начинает развиваться, кашель может быть сухим и непродуктивным. Позже, когда бронхиальные трубки становятся заполнеными секрецией, кашель становится влажным и сопровождается отделением мокроты.
Кашель при коклюше часто бывает усиленным и приступообразным. Он может появляться как реакция на раздражение дыхательных путей, а также во время ночного сна или физической активности.
Для облегчения кашля и смягчения симптомов коклюша детям можно применять различные методы лечения. Это могут быть препараты, направленные на смягчение кашля и разжижение мокроты, ингаляции, компрессы, а также проветривание комнаты и увлажнение воздуха.
Однако, важно помнить, что самостоятельное лечение кашля при коклюше может быть опасным и привести к осложнениям. Поэтому всегда необходимо проконсультироваться с врачом и следовать его рекомендациям.
Температура
Коклюш часто сопровождается повышением температуры у ребенка. Это может быть одним из первых признаков заболевания. Обычно температура поднимается до 38-39 градусов Цельсия, но может быть и выше. В случае коклюша, повышение температуры связано с организмом, который борется с инфекцией, поэтому обычно она не требует снижения.
Важно следить за состоянием ребенка при повышении температуры. Если ребенок не испытывает дискомфорта и активен, то нет необходимости снижать температуру. Однако, если ребенок страдает от высокой температуры, следует проконсультироваться с врачом, который подскажет, какие лекарства можно применять.
Чтобы облегчить состояние ребенка при повышении температуры, рекомендуется давать ему обильно пить свежую воду, чай или компот. Также полезно применять детские жаропонижающие препараты, которые рекомендованы врачом.
Насморк
Основные симптомы насморка включают заложенность носа, выделение слизи, чихание, затрудненное дыхание и зуд в носу. Часто насморк сопровождается другими симптомами, такими как кашель, головная боль и слабость.
Для лечения насморка рекомендуется использование местных мер, таких как полоски для носа, капли и спреи, которые помогают снять заложенность носа и снизить количество слизи. Также рекомендуется частое промывание носа солевыми растворами, чтобы освободить дыхательные пути от слизи и аллергенов.
Если симптомы насморка не проходят в течение нескольких дней или ухудшаются, рекомендуется обратиться к врачу. В некоторых случаях насморк может быть связан с более серьезными проблемами, такими как синусит или аллергическая реакция.
| Причины насморка | Симптомы насморка | Лечение насморка |
|---|---|---|
| Вирусы | Заложенность носа | Полоски для носа |
| Бактерии | Выделение слизи | Капли и спреи |
| Аллергены | Чихание | Промывание носа |
| Окружающая среда | Затрудненное дыхание | Консультация врача |
Слабость
Слабость обусловлена тяжелыми приступами кашля, которые истощают организм ребенка и лишают его сил. Во время приступа кашля ребенок теряет много энергии, поэтому после него он может испытывать значительную слабость и усталость.
Слабость также связана с токсическим воздействием на организм детей секрета, выделяемого во время кашля. Этот секрет может вызывать интоксикацию, которая в свою очередь приводит к общему ухудшению самочувствия, слабости и потере аппетита у ребенка.
Для борьбы со слабостью во время коклюша рекомендуется обеспечивать ребенка полноценным питанием, богатым витаминами и микроэлементами. Также важно, чтобы ребенок получал достаточную физическую нагрузку и отдыхал, чтобы его организм мог справиться с болезнью и восстановиться.
| Симптом | Описание |
|---|---|
| Быстрая утомляемость | Ребенок становится быстро уставшим даже от незначительных нагрузок. |
| Апатия | Ребенок становится безразличным к окружающему и неинтересуется играми и занятиями. |
| Сниженная активность | Ребенок становится менее активным и двигается медленнее, чем обычно. |
Диагностика и анализы на коклюш у детей
Основные методы диагностики коклюша у детей включают:
| Методы диагностики | Описание |
|---|---|
| Клинический осмотр и анамнез | Врач обращает внимание на симптомы коклюша, такие как длительный и непродуктивный кашель, закрывание рта ребенка ладонью при кашле («глазница Дартена»), бледность или синюшность кожи, задержка дыхания. |
| Лабораторные исследования |
|
| Рентгенография грудной клетки | Может быть назначена для исключения других заболеваний, таких как пневмония или астма. |
Результаты лабораторных исследований, совместно с клинической картиной, позволяют врачу поставить диагноз и назначить соответствующее лечение.
Мазок на коклюш
Мазок на коклюш берется из заднего носоглоточного отдела, где находятся возбудители заболевания. Для взятия мазка врач использует специальный набор инструментов, который позволяет собрать на поверхности слизистой образования, содержащие бактерии.
После сбора материала, мазок отправляется в лабораторию, где происходит его обработка. Специалисты проводят микробиологическое исследование, используя метод ПЦР. С помощью этого метода можно качественно и количественно определить наличие ДНК бактерии Коринебактериум дифтерии.
Мазок на коклюш позволяет не только определить наличие или отсутствие дифтерийного бацилла, но и установить его чувствительность к антибактериальным препаратам. Это позволяет правильно подобрать лечение и предотвратить развитие осложнений у пациента.
Сдача мазка на коклюш является необходимым условием для постановки дифтерии. Результаты исследования позволяют врачу установить точный диагноз и назначить соответствующее лечение. Регулярные мазки на коклюш также могут быть проведены для контроля эффективности лечения и отслеживания динамики заболевания.
ПЦР
Принцип работы ПЦР заключается в умножении и детекции конкретной последовательности ДНК или РНК в образце. Этот метод позволяет обнаруживать небольшие количества возбудителя коклюша, даже если он присутствует в организме в очень низкой концентрации.
В процессе ПЦР образец ДНК или РНК нагревается, чтобы разделить две цепи молекулы на отдельные странды. Затем используются специальные «приманки» — праймеры, которые связываются с определенной последовательностью ДНК или РНК, после чего инициализируется синтез новой цепи при помощи ферментов. Этот процесс повторяется несколько раз, что позволяет существенно увеличить количество ДНК или РНК возбудителя коклюша в образце.
Полученные результаты ПЦР интерпретируются на основе наличия или отсутствия специфической последовательности ДНК или РНК возбудителя коклюша. Важно отметить, что ПЦР может использоваться как метод скрининга для выявления возбудителя коклюша, а также для идентификации определенных штаммов и определения их резистентности к антибиотикам.
| Преимущества ПЦР: | Ограничения ПЦР: |
|---|---|
| Высокая чувствительность и специфичность | Необходимость специализированного оборудования |
| Быстрый и надежный результат | Возможность контаминации образцов |
| Минимальный объем исходного материала | Возможность ложноположительных и ложноотрицательных результатов при неправильном применении |
ПЦР является важным методом диагностики возбудителя коклюша у детей. Он позволяет достоверно выявить наличие или отсутствие инфекции и помогает врачам определить лечебную тактику. Тем не менее, важно помнить, что результаты ПЦР следует интерпретировать в сочетании с другими клиническими данными и результатами анализов.
Иммуноферментный анализ
Для проведения иммуноферментного анализа используется специальная лабораторная техника — иммуноферментный анализатор. Этот анализатор позволяет определить наличие и количество антител в крови пациента.
| Показатель | Норма | Патологическое значение | Интерпретация |
|---|---|---|---|
| Иммуноглобулин M (IgM) | Отсутствует | Повышено | Показывает активную стадию инфекции. Подтверждает наличие коклюша у ребенка. |
| Иммуноглобулин G (IgG) | Низкое | Высокое | Наличие высокого уровня IgG свидетельствует о прошедшей инфекции или вакцинации. |
Иммуноферментный анализ позволяет определить фазу болезни и контролировать эффективность терапии. Он является надежным и точным методом диагностики коклюша у детей.
Общий анализ крови с лейкоцитарной формулой
Для диагностики инфекционного заболевания, такого как коклюш у детей, врач может назначить общий анализ крови с лейкоцитарной формулой. Этот анализ помогает оценить состояние крови пациента и выявить наличие воспалительных процессов в организме.
Общий анализ крови включает измерение нескольких показателей, включая количество лейкоцитов. Лейкоциты — это белые кровяные клетки, которые играют ключевую роль в иммунной системе организма. Уровень лейкоцитов может повышаться при воспалении, инфекциях или других патологических состояниях.
Лейкоцитарная формула — это качественное и количественное определение различных типов лейкоцитов в крови. Это позволяет врачу определить, какой именно тип лейкоцитов доминирует в организме, что может указывать на конкретную причину воспаления.
Анализ крови с лейкоцитарной формулой может включать следующие показатели:
- Нейтрофилы — клетки, отвечающие за борьбу с бактериальными инфекциями.
- Лимфоциты — клетки, играющие важную роль в иммунной системе и борьбе с вирусами.
- Моноциты — фагоцитирующие клетки, обладающие способностью поглощать и уничтожать микроорганизмы.
- Эозинофилы — клетки, связанные с аллергическими реакциями и паразитарными инфекциями.
- Базофилы — клетки, играющие роль в аллергических и воспалительных реакциях.
Анализ крови с лейкоцитарной формулой помогает врачу определить тип воспалительных процессов и принять решение о дальнейшем лечении. В случае коклюша у детей, результаты анализа могут помочь врачу установить диагноз и назначить необходимое лечение, включая противокашлевые препараты и антибиотики при наличии бактериального воспаления.
Рентгенография легких
Для проведения рентгенографии легких ребенок помещается перед рентгеновским аппаратом во время выдоха. Во время этого процесса пациент должен держаться неподвижно, что может быть сложно для маленьких детей. Поэтому, для более точного изображения, иногда ребенка могут фиксировать, используя специальные устройства или оборудование.
Полученное изображение рентгенографии легких помогает врачам оценить состояние легочной ткани. Они могут обнаружить признаки воспаления, секреции или возможных осложнений, связанных с коклюшем. Также, рентгенография может помочь в диагностике других респираторных заболеваний, которые могут сопровождать коклюш.
| Преимущества рентгенографии легких: | Недостатки рентгенографии легких: |
|---|---|
| Позволяет получить детальное изображение легочной ткани | Использование рентгеновских лучей, которые являются ионизирующими |
| Может быть выполнена быстро и безболезненно | Не позволяет получить информацию о функциональном состоянии легких |
| Методика широко доступна и относительно недорога | Незначительно повышает риск облучения |
В целом, рентгенография легких является ценным инструментом для диагностики и контроля коклюша у детей. Однако, она должна быть использована с осторожностью, и пациенты должны пройти только те исследования, которые необходимы для постановки точного диагноза.
Лечение коклюша у детей
Основной принцип лечения коклюша заключается в предотвращении осложнений и облегчении симптомов. Врач может назначить антибиотики для борьбы с инфекцией и укрепления иммунной системы. Кроме того, детям с коклюшем часто рекомендуется повышать влажность воздуха, принимать противокашлевые препараты и выполнять физиотерапевтические процедуры.
Важным аспектом лечения коклюша у детей является поддержание гидратации организма. Регулярное питье помогает укрепить иммунную систему и справиться с интоксикацией. Также рекомендуется соблюдать постельный режим и избегать физической активности, чтобы предотвратить осложнения и ускорить процесс выздоровления.
| Меры лечения коклюша у детей: |
|---|
| 1. Соблюдение режима покоя и ограничение физической активности. |
| 2. Увлажнение воздуха в помещении. |
| 3. Регулярное питье для поддержания гидратации организма. |
| 4. Принятие антибиотиков и других противокашлевых препаратов по назначению врача. |
| 5. Использование физиотерапевтических процедур для облегчения симптомов. |
Важно помнить, что самолечение коклюша у детей может быть опасным. Неправильный выбор лекарств и неправильное применение могут привести к нежелательным последствиям. Поэтому при подозрении на коклюш необходимо обратиться к врачу для получения профессиональной помощи.
Чем лечат коклюш у детей по клиническим рекомендациям
1. Раннее введение специальных антибиотиков, таких как азитромицин или эритромицин, в течение первых 3-4 недель заболевания. Эти лекарства помогают уменьшить интенсивность симптомов, а также сокращают период передачи инфекции другим людям.
2. Использование симптоматической терапии, направленной на облегчение симптомов и улучшение общего состояния ребенка. Это может включать прием жидкости, используя небулайзеры или ингаляторы для облегчения дыхания, а также применение противокашлевых препаратов (в основном для детей старше 1 года).
3. Создание комфортных условий для отдыха и сону ребенка. Предоставить пациенту комфортное место для отдыха, обеспечить тишину и ограничить контакт с другими людьми, чтобы предотвратить распространение инфекции.
4. Регулярные исследования и консультации с педиатром. Врач будет следить за состоянием ребенка, проводить физические осмотры и назначать лабораторные тесты для оценки динамики заболевания и эффективности лечения.
Важно отметить, что лечение коклюша у детей в зависимости от клинических рекомендаций может различаться в зависимости от степени тяжести заболевания и возраста пациента. Поэтому всегда следует проконсультироваться с педиатром, чтобы получить точную диагностику и определить наиболее подходящий план лечения.
Всегда ли нужны антибиотики
Коклюш, также известный как коклюшный кашель, вызывается бактерией Bordetella pertussis. Это инфекционное заболевание, которое часто встречается у детей младшего возраста и может приводить к серьезным осложнениям, включая пневмонию, энцефалит и судороги. Чтобы предотвратить возникновение этих осложнений, нередко выписываются антибиотики.
В большинстве случаев при коклюше антибиотики назначаются для зараженных детей, чтобы предотвратить распространение бактерии и минимизировать риск передачи заболевания другим людям, особенно новорожденным, которые могут быть более восприимчивыми к серьезным осложнениям.
Однако, вопрос о необходимости назначения антибиотиков для всех больных коклюшем остается открытым. Некоторые исследования показывают, что они не всегда эффективны и не сокращают длительность кашля или снижают интенсивность симптомов. Кроме того, антибиотики не могут вылечить саму болезнь, так как она вызвана бактерией, а не вирусом.
Важно понимать, что антибиотики могут иметь побочные эффекты, такие как аллергические реакции или нарушение пищеварительной системы. Поэтому назначение антибиотиков должно быть оговорено с врачом, который будет оценивать пользу и риски применения этих препаратов.
Учитывая возможные побочные эффекты и сомнительную эффективность антибиотиков при лечении коклюша, врачи могут рекомендовать другие методы лечения, включая неспецифическую терапию, такую как ингаляции, увлажнение воздуха и применение симптоматических препаратов.
В общем, каждый конкретный случай нужно оценивать индивидуально и решение о назначении антибиотиков должно приниматься врачом на основе общего состояния пациента, включая возраст, симптомы и наличие сопутствующих заболеваний.
Пациенты должны следовать рекомендациям врача и обсудить с ним все возможные варианты лечения для принятия наиболее обоснованного решения.
Профилактика коклюша у детей разного возраста
Вакцинация является основным методом профилактики коклюша у детей. Регулярные прививки позволяют создать иммунитет к болезни. Схема вакцинации может варьироваться в зависимости от страны и региона, однако обычно прививки от коклюша включены в календарь прививок для детей. Первые дозы вакцины обычно делаются в первые годы жизни, затем рекомендуется получать повторные прививки для поддержания иммунитета.
Профилактика у беременных женщин также является важным аспектом предотвращения коклюша у младенцев. Вакцинация во время беременности может передать антитела от матери к плоду через плаценту, что помогает защитить новорожденного в первые месяцы жизни, когда он сам еще не может быть привит.
Профилактика в семье также важна для предотвращения заражения детей коклюшом. Родители, братья и сестры детей, а также другие люди, соприкасающиеся с младенцами, должны обновлять свою прививочную историю и получать регулярные прививки от коклюша, чтобы не стать источником инфекции.
Личная гигиена также имеет значение при профилактике коклюша. Регулярное мытье рук с мылом и использование антисептических средств может снизить вероятность заражения коклюшом или его передачи другим людям.
Изоляция больных является важной мерой профилактики для предотвращения распространения инфекции. Если у ребенка или кого-то из семьи был диагностирован коклюш, необходимо соблюдать карантин и избегать контакта с другими людьми, особенно с грудными детьми и незащищенными прививками.
Бывает ли коклюш у привитых детей
Прививка против коклюша входит в обязательную прививочную программу во многих странах, включая Россию. Она обычно применяется в сочетании с другими прививками, такими как дифтерия, столбняк и гемофильная инфекция типа В. Эта комбинированная прививка известна как прививка DTP.
Прививки эффективно защищают привитых детей от опасных болезней, включая коклюш. Однако, ни одна вакцина не обладает 100% защитным эффектом, и редкие случаи коклюша все же могут возникнуть у привитых детей.
Причина возникновения коклюша у привитых детей чаще всего связана с неполной иммунизацией или длительным периодом времени после прививки, когда привитый организм еще не полностью развил защиту против бактерии. Кроме того, возможно, что вирус мутировал или дети были в контакте с некоторыми инфицированными людьми.
Если у вашего ребенка диагностирован коклюш после прививки, важно немедленно обратиться к врачу для определения причины и назначения необходимого лечения. В таких случаях ребенок обычно испытывает более легкую форму болезни и проходит ее быстрее, чем непривитые дети.
Однако, чтобы максимально снизить риск возникновения коклюша у привитых детей, важно следовать рекомендациям врача и придерживаться прививочного календаря. Вкупе с прививками, полная гигиена рук и соблюдение правил профилактики могут значительно снизить вероятность заболевания.
Важно! Если у вашего ребенка сильно усиливается кашель или он начинает задыхаться, обратитесь к врачу незамедлительно. Коклюш может протекать с осложнениями, особенно у маленьких детей, и требовать медицинского вмешательства.
Отзывы врачей о коклюше у детей
Доктор Петров: Коклюш проявляется сильным кашлем, которому сопутствует характерный свистящий звук при вдохе, похожий на «ку-ку». У детей раннего возраста симптомы могут быть особенно тяжелыми и часто приводят к приступам задыхания. При первых признаках заболевания рекомендуется обратиться к врачу для проведения диагностики и назначения лечения.
Доктор Смирнова: Диагностика коклюша основывается на клинических симптомах и результате лабораторных исследований. Лечение включает назначение антибиотиков для снижения интенсивности симптомов и предотвращения распространения инфекции. Кроме того, детям, больным коклюшем, рекомендуется отдых и ограничение физической активности для ускорения восстановления.
Доктор Ковалев: Помимо медицинского лечения, родители могут принять ряд мер для облегчения состояния ребенка при коклюше. Важно обеспечить комфортные условия для сна, увлажнять воздух в помещении, применять ингаляции и сделать так, чтобы ребенок пил достаточно жидкости. Такие меры помогут уменьшить кашель и облегчить дыхание ребенка.
Доктор Сидоров: Коклюш является очень заразной болезнью и может легко распространяться среди детей. Привитые дети все же могут заболеть, но симптомы и протекание болезни будут ослабленными. Поэтому вакцинация всех детей в соответствии с рекомендациями врачей является наиболее доступным и эффективным способом защиты от коклюша.
Популярные вопросы и ответы
-
Что такое коклюш?
Коклюш — это инфекционное заболевание, вызванное бактерией Bordetella pertussis. Оно передается воздушно-капельным путем и поражает верхние дыхательные пути.
-
Как распознать коклюш у ребенка?
Симптомы коклюша могут начинаться как простуда: кашель, насморк, повышение температуры тела. Однако, затем появляется период сильного и приступообразного кашля, сопровождающийся характерным свистящим звуком (коклюшным хрипом).
-
Как передается коклюш?
Коклюш передается от человека к человеку воздушно-капельным путем. Бактерии распространяются при чихании или кашле зараженного человека.
-
Как можно защитить ребенка от коклюша?
Самым эффективным способом защиты от коклюша является вакцинация. Ребенок должен пройти полный курс прививок в соответствии с рекомендациями врачей.
-
Каковы возможные осложнения от коклюша?
Осложнения от коклюша могут быть серьезными, особенно у младенцев. Это может включать воспаление легких, судороги, усталость, питательный дефицит и даже смерть.
Какие периоды коклюша выделяют?
Коклюш можно разделить на несколько периодов, каждый из которых имеет свои характерные симптомы и проявления:
- Период инкубации (инфекции): В этом первом периоде бактерии Bordetella pertussis начинают размножаться в дыхательных путях. Продолжительность этого периода обычно составляет от 7 до 10 дней, хотя может варьироваться. Во время этого периода пациент не имеет явных симптомов, что затрудняет диагностику коклюша.
- Период катара: Во втором периоде коклюша, или периоде катара, появляются легкие симптомы смущения, похожие на простуду или насморк. Этот период длится примерно 1-2 недели. Возможные симптомы включают насморк, слабость, кашель и легкую повышенную температуру.
- Период пароксизма: В периоде пароксизма появляется характерный «коклюшный» кашель. Этот период может продолжаться от нескольких недель до нескольких месяцев. Кашель проявляется в виде серий приступов, во время которых пациент может испытывать приступы кашля без возможности сделать вдох. Особенно у детей кашель может быть сопровожден характерным звуком «коклюш».
- Период конвалесценции: Последний период коклюша, называемый периодом конвалесценции, представляет собой медленное исцеление от всех симптомов и восстановление организма. Этот период может занять несколько недель или даже месяцев.
Важно помнить, что некоторые люди могут пройти через все периоды коклюша, не обнаруживая или не осознавая наличие заболевания. Однако у детей и некоторых других групп пациентов коклюш может протекать с более серьезными симптомами и вызывать осложнения. В случае появления подозрений на коклюш, необходимо обратиться к врачу для получения точного диагноза и лечения.
Как проявляется коклюш у привитых детей?
У привитых детей коклюш может протекать в более мягкой форме, чем у непривитых. Однако, несмотря на вакцинацию, у некоторых привитых детей все равно может проявиться коклюш.
Симптомы коклюша у привитых детей могут быть следующими:
- Период катараля. Вначале заболевания дети могут испытывать общую слабость, небольшую температуру, насморк и легкую кашель.
- Фаза приступа. Она характеризуется сильными приступами кашля, которые могут стать причиной рвоты или проблем с дыханием. Продолжительность каждого приступа может достигать 1-2 минут.
- Фаза реконвалесценции. После фазы приступа кашля симптомы могут постепенно утихать, но длительное время дети могут испытывать остаточный слабый кашель.
У привитых детей коклюш часто проходит быстрее и является менее серьезным, чем у непривитых. Вакцинация помогает уменьшить риск развития осложнений и снижает вероятность развития тяжелой формы болезни.
В случае подозрения на коклюш у привитого ребенка, необходимо обратиться к врачу для диагностики и назначения адекватного лечения.
Можно ли использовать народные средства при коклюше у детей?
Важно знать, что народные средства не являются основным методом лечения коклюша и не могут полностью заменить медикаментозную терапию. Однако некоторые из них могут облегчить симптомы и улучшить общее состояние ребенка.
Ниже приведены некоторые народные средства, которые могут быть полезны при коклюше у детей:
- Применение тепла. Ребенку можно применять теплые компрессы на грудь и спину для облегчения кашля.
- Использование натуральных сиропов и чаев. Различные натуральные сиропы и чаи, такие как сироп из багульника, чай с липой и малиной, могут помочь уменьшить кашель и смягчить горло.
- Увлажнение воздуха. Используйте увлажнитель или распылитель в комнате, где находится больной ребенок. Это поможет смягчить слизистые оболочки и уменьшить кашель.
- Использование травяных ингаляций. Ингаляции с использованием настоя ромашки, эвкалипта или других травяных средств могут помочь улучшить дыхание и смягчить кашель.
- Питание и питье. Ребенку следует предлагать легкоусвояемую пищу и поддерживать его гидратацию, предлагая теплые жидкости, такие как травяные чаи или отвар из трав.
Важно помнить, что использование народных средств при коклюше не должно заменять рекомендации врача и применение необходимой медикаментозной терапии. Если у ребенка диагностирован коклюш, следует незамедлительно обратиться за помощью к педиатру или инфекционисту, чтобы получить профессиональную консультацию и назначение необходимого лечения.
Сколько длится коклюш у детей?
Период инкубации коклюша составляет от 7 до 10 дней. Однако, после прекращения инкубационного периода, самые характерные симптомы коклюша не сразу проявляются. Вначале, симптомы могут напоминать простуду: насморк, слабость, кашель. Через некоторое время, обычно через 1-2 недели, развивается специфический коклюшевой кашель.
Самый интенсивный период симптомов коклюша длится примерно от 6 до 10 недель. Возможно, кашель будет нарастать постепенно, с каждым днем становится все сильнее. Приступы кашля могут быть настолько интенсивными, что вызывают рвоту либо застой крови в глазах.
После 10 недель симптомы коклюша могут постепенно стихать. Однако, длительность коклюша может варьироваться в зависимости от состояния иммунной системы ребенка, качества лечения, наличия осложнений и других факторов.
Важно отметить, что уже после прекращения симптомов, ребенок все еще может быть носителем бактерии Bordetella pertussis, и поэтому, может представлять потенциальную опасность для детей-неиммунизированных.
В случае подозрения на коклюш у ребенка, необходимо немедленно обратиться к врачу для диагностики и назначения соответствующего лечения. Быстрая диагностика и своевременное лечение коклюша могут помочь предотвратить возможные осложнения и снизить продолжительность болезни у ребенка.
Какие могут быть последствия коклюша у детей разного возраста?
У новорожденных детей:
Для новорожденных детей коклюш является особенно опасным заболеванием. У них возможны серьезные осложнения в результате заболевания, такие как:
- Пароксизмальный кашель, который приводит к приступам задушевной одышки и синюшности лица;
- Проблемы с дыханием, что может требовать госпитализации и использования аппаратов искусственной вентиляции легких;
- Судорожные события и головные боли;
- Ошибка предыдущего противококлюшного прививочного статуса;
- Нарушение питания из-за преимущественного наличия кашля;
У детей младшего возраста:
У младенцев и детей до 2 лет коклюш может привести к следующим осложнениям:
- Статус damping, который характеризуется трудностями с дыханием, бледностью, цианозом и слабым плачем;
- Воспаление уха (отит);
- Пневмония, вызванная вторичной бактериальной инфекцией;
- Приступы заикания, связанные с недостатком кислорода в мозге;
- Носовые кровотечения из-за повышенного давления при кашле;
- Запоры или фекальные недержания из-за недостаточного напряжения мышц брюшного пресса при кашле.
У детей старшего возраста:
У детей старшего возраста (старше 2 лет) коклюш редко приводит к серьезным осложнениям, и в большинстве случаев они восстанавливаются без осложнений. Однако, острый кашель и приступы кашля могут продолжаться в течение нескольких недель или даже месяцев после заболевания, что может негативно сказаться на активности и общем самочувствии ребенка.
Помните, что лечение коклюша у детей должно проводиться под наблюдением врача, чтобы предотвратить возможные осложнения и минимизировать риск для здоровья ребенка.